O tovrstnih malignih obolenjih smo se pogovarjali z doc. dr. Barbaro Jezeršek Novaković, predstojnico sektorja za internistično onkologijo na Onkološkem inštitutu in vodjo multidisciplinarnega tima za limfome.
Avtor: Saša Vrbančič
Kaj je limfom?
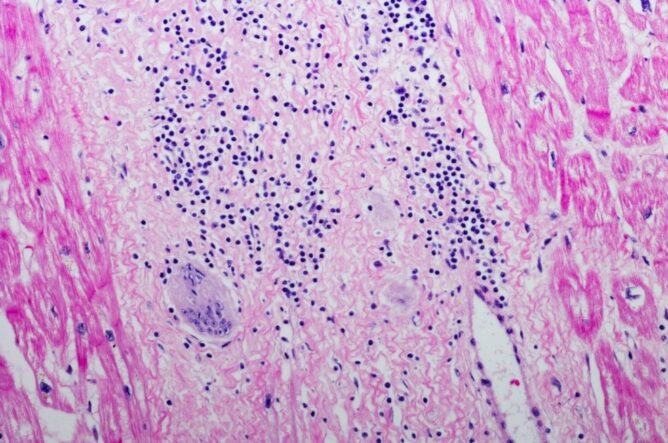
Maligni limfomi so heterogena skupina novotvorb, ki nastanejo zaradi nenadzorovanega razraščanja celic limfatičnega tkiva. Limfatično tkivo vključuje primarne limfatične organe ter sekundarna limfatična tkiva. Primarna limfatična organa sta kostni mozeg in priželjc. V primarnih limfatičnih organih se nahajajo predstopnje limfatičnih celic, ki tu zorijo do stopnje, ko so sposobne izvrševati svojo funkcijo v odgovor na antigen. Iz primarnih limfatičnih organov zrele celice prehajajo v sekundarna limfatična tkiva, kjer prepoznavajo različne antigene. K sekundarnim limfatičnim tkivom prištevamo bezgavke, vranico in limfatično tkivo, ki se nahaja v sluznicah (npr. žrela, prebavil, pljuč).
Limfomi so klonske bolezni, ki nastanejo z maligno preobrazbo ene celice limfatične vrste B, T ali naravnih celic ubijalk. Glede na izvor maligne celice, histološko sliko, klinično sliko, potek in prognozo delimo maligne limfome na Hodgkinovo bolezen oz. Hodgkinov limfom in NeHodgkinove limfome.
So mogoče vzroki za nastanek limfomov znani?
Vzroki za nastanek limfomov ostajajo pri večini oblik limfomov neznani, vendar pri nekaterih podtipih obstaja vzročna povezava z virusnimi okužbami (Ebstein-Barrov virus, humani T limfocitotropni virus 1, …) ali z bakterijsko okužbo (Helicobacter pylori). Pogosteje se pojavljajo pri bolnikih s pomanjkljivo imunsko odzivnostjo (prirojeno ali pridobljeno, kot je npr. pri okužbi s HIV oziroma pri imunosupresivni terapiji po presaditvah organov).
Nekatere študije omenjajo pogostejše pojavljanje malignih limfomov pri delavcih v kmetijstvu, morda zaradi večje izpostavljenosti pesticidom. Tudi razlaga za pogostejše pojavljanje limfomov v nekaterih redkih družinah še ni povsem dokončna. Lahko bi šlo za dedno nagnjenost k zbolevanju ali pa je vzrok v izpostavljenosti družinskih članov enakemu dejavniku iz okolja.
Limfomi se nekoliko pogosteje pojavljajo pri moških in v določenih starostnih skupinah. Za Hodgkinovim limfomom najpogosteje zbolevajo mladi odrasli med 15. in 34. letom in starejši odrasli po 50. letu starosti. Pogostnost zbolevanja pri NeHodgkinovih limfomih pa narašča ekspotencionalno s starostjo med 20. in 79. letom. Maligni limfomi predstavljajo približno 2,5–5 % vseh malignomov.
Pogostnost zbolevanja za NeHodgkinovimi limfomi iz leta v leto narašča. V Sloveniji je bila incidenca NeHodgkinovih limfomov v obdobju 2000 do 2004 za 22,1 % višja kot v obdobju od 1995 do 1999. Napovedan je porast incidence v letu 2007 glede na obdobje 2000 do 2004 za 9,7%. Pogostnost zbolevanja za Hodgkinovim limfomom ostaja že dalj časa v grobem enaka.
Letno obravnavamo v Sloveniji že več kot 400 bolnikov z novoodkritimi limfomiin po podatkih Registra raka za Slovenijo je leta 2004 zbolelo 390 bolnikov za NeHodgkinovimi limfomi (število bolnikov – vključuje bolnike s plazmocitomom in kronično limfatično levkemijo, ne pa bolnikov z akutno limfoblastno levkemijo, ki jih je bilo leta 2004 23) in 46 bolnikov z Hodgkinovim limfomom.
Na katere bolezenske znake moramo biti pozorni in kdaj k zdravniku?
V večini primerov je prvi znak bolezni povečanje obodnih bezgavk (bodisi na vratu ali v nadključničnih kotanjah, v pazduhah ali dimljah). Na otip so bezgavke neboleče, čvrsto-elastične in premakljive. Povečajo se lahko tudi bezgavke v medpljučju, kar se kaže kot oteženo dihanje, suh dražeč kašelj ali z oteklino obraza, vratu, zgornjih okončin in na zgornjem delu prsnega koša.
Bezgavke v trebuhu
V primeru, da so prizadete bezgavke v trebuhu, lahko le-te povzročajo bolečine, v hujših primerih pa celo motnje v odtoku seča iz ledvic in v prehodu blata v črevesju ali pa otekanje spodnjih okončin. Relativno pogosto je bolezensko spremenjena vranica, redkeje pa jetra – bolnik bo ob tem navajal bolečine pod levim (vranica) ali desnim (jetra) rebrnim lokom, kjer si bo morda že sam tudi otipal povečan organ. Prizadetost kostnega mozga običajno ugotovimo šele s krvnimi laboratorijskimi preiskavami, lahko pa se izrazi z izrazito nagnjenostjo k okužbam, slabokrvostjo ali nagnjenostjo h krvavitvam. Redkeje so bolezensko spremenjeni drugi nelimfatični organi ali tkiva (pljuča, ledvice, možgani, kosti, poprsnica, potrebušna mrena, koža, želodec, črevo, mandlji), kar se kaže z različnimi težavami glede na prizadeti organ.
Bolnik z limfomom ima lahko tudi t.i. splošne simptome bolezni – to so hujšanje, nočno potenje in nepojasnjeno vročino (brez znakov okužbe). Nekateri pa bodo omenili še srbenje kože in splošno utrujenost.
Splošnih navodil, kdaj je potrebno k zdravniku ni lahko opredeliti, saj je pri vsakem bolniku klinična slika lahko precej različna – predvsem glede na to, kje so lokalizacije limfoma. Res alarmanten znak je lahko zelo hitra rast obodnih bezgavk – to je, kadar bezgavka podvoji velikost v nekaj dneh. Vsekakor je potrebno obiskati zdravnika, kadar ostajajo obodne bezgavke povečane dlje časa tudi brez znakov okužbe. Odločitev precej otežuje tudi dejstvo, da simptomatika limfoma lahko spominja na simptomatiko okužbe in da so celo izvidi nekaterih laboratorijskih preiskav lahko podobni kot pri okužbi. Tudi dejavniki tveganja v klasičnem pomenu pri limfomih ne obstajajo (kot npr. kajenje za razvoj pljučnega raka).
Stopnje limfoma
Ločimo štiri stadije bolezni, ki jih označujemo z rimskimi številkami. Stadij I pomeni najmanj razširjeno bolezen – prizadeto je le eno področje bezgavk ali omejeno prizadet en nelimfatičen organ. Stadij II pomeni, da sta prizadeti dve ali več skupin bezgavk na isti strani prepone ali pa je omejeno prizadet en nelimfatičen organ ali tkivo in ena ali več skupin bezgavk na isti strani prepone. Stadij III – obolele so bezgavke nad prepono in pod njo, sočasno je lahko omejeno prizadet en nelimfatični organ ali tkivo ali vranica ali oboje. Stadij IV pa pomeni razširjeno bolezen, ki je v celoti (in ne le omejeno) prizadela enega ali več nelimfatičnih organov samostojno ali skupaj z bezgavkami.
Kako poteka zdravljenje?
Večino bolnikov z malignimi limfomi prej ali slej v poteku bolezni zdravimo z obema osnovnima metodama zdravljenja – t.j. s sistemsko terapijo (citostatsko terapijo in/ali biološko/tarčno terapijo) in z obsevanjem z ionizirajočimi žarki.
Citostatike bolnik prejema v obliki infuzij ali v obliki tablet. Pri sodobnem citostatskem zdravljenju bolnik običajno prejema kombinacije citostatikov (in le redko en sam citostatik) po določenih shemah v točno določenem časovnem zaporedju (krogi citostatske terapije). Zadnja leta se pri obravnavanju bolnikov z indolentnimi in agresivnimi NeHodgkinovimi limfomi vse bolj uveljavlja posebna oblika biološke terapije.
Kot zdravilo v teh primerih uporabljamo monoklonska protitelesa, ki so sposobna vezave na značilne strukture na membranah B (nekatera pa tudi T) celičnih limfomov. Takšna protitelesa apliciramo v obliki infuzij in so učinkovita samostojno, še bolj pa v kombinaciji s citostatiki.
Obsevanje z ionizirajočimi žarki postaja na področju limfomov vse bolj dopolnilno zdravljenje po zaključenem sistemskem zdravljenju. Kot edina oblika zdravljenja se uporablja le v primeru lokaliziranih indolentnih limfomov.
Posebna oblika zdravljenja bolnikov z limfomi je visokodozna kemoterapija/obsevanje s presaditvijo kostnega mozga oz. perifernih matičnih celic. Za takšno zdravljenje, ki predstavlja nadaljevanje konvencionalnega zdravljenja, se odločimo relativno redko in sicer pri mlajših bolnikih brez spremljajočih bolezni, ki imajo prognostično zelo neugodne oblike limfoma ali pa se je pri njih bolezen ponovila. Bolniku po visokodozni terapiji lahko vračamo njegove lastne krvotvorne matične celice (avtologna presaditev) ali tuje (vendar čim bolj skladne) krvotvorne matične celice (alogena presaditev).
Pomen kirurškega zdravljenja bolnikov z limfomi je praktično zanemarljiv, kirurški poseg pa pomembno prispeva k postavitvi diagnoze (odstranitev bezgavke za histološko preiskavo).
Pri vsakem bolniku se o zdravljenju odločamo individualno. Na izbor zdravljenja vpliva histološki tip limfoma, razširjenost bolezni (stadij), bolnikovo stanje zmogljivosti in morebitni prognostični dejavniki.
Ozdravljivost
Bolnike, ki so po zaključenem zdravljenju v popolni remisiji bolezni (t.j. brez bolezni), skrbno sledimo zaradi morebitne ponovitve bolezni. Le na takšen način lahko bolnika pravočasno in ustrezno zdravimo.
Verjetnost ponovitve bolezni je pri bolnikih s Hodgkinovim limfomom in agresivnimi NeHodgkinovimi limfomi največja v prvih dveh letih po zaključenem zdravljenju. Večja je pri bolnikih z bolj razširjeno boleznijo ob pričetku zdravljenja kot pri bolnikih z omejeno boleznijo.
Hodgkinov limfom (ne glede na izhodiščni stadij bolezni) se ponovi pri približno 25 % tistih bolnikov, pri katerih smo dosegli popolni odgovor s prvim zdravljenjem. Pri manj kot 10 % bolnikov je bolezen že primarno neodzivna na zdravljenje.
Agresivni NeHodgkinov limfom (ne glede na izhodiščni stadij bolezni) se ponovi pri približno 40 % tistih bolnikov, pri katerih smo dosegli popolni odgovor s prvim zdravljenjem. Pri manj kot 10 % bolnikov je bolezen že primarno neodzivna na zdravljenje. Tudi ob ponovitvi bolezni so možnosti za ozdravitev precejšnje – uspešnost zdravljenja ponovitve pa je seveda odvisna od obsega ponovitve.
Indolentne NeHodgkinove limfome pri več kot 95 % bolnikov odkrijemo, ko je bolezen že razširjena (stadij III ali IV). Pri teh bolnikih ne pričakujemo ozdravitve, potek bolezni je zelo nepredvidljiv.